بایگانی برچسب برای: اندو اراك
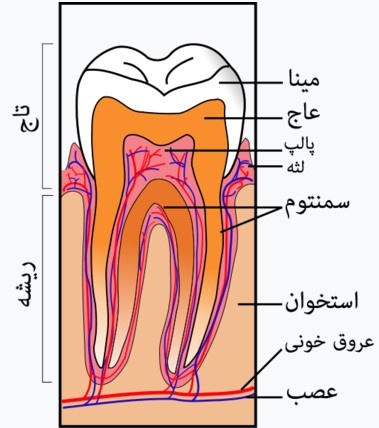
سمنتوم دندان چیست؟
/
0 دیدگاه
سمنتوم نوعی بافت همبند حاوی کلسیم یا مواد معدنی روی ریشهی دندان است که با اتصال به فیبرهای محافظ دندان در استخوان فک، به استحکام دندان کمک میکند. البته ممکن است سمنتوم هم در ریشه و هم در تاج دندان وجود داشته باشد،

پالپیت در دندان شیری کودکان (بخش دوم)
تشخیص پالپیت در دندانهای شیری کودکان - علم پزشکی نوین روشهای متعددی برای شناسایی بیماریهای دهان و دندان ارائه مینماید. انواع پالپیت با معاینات سادهی پزشکی قابل تشخیص میباشند. طی معاینات، بایستی به جابجایی و حساسیت دندانها توجه ویژه شود.
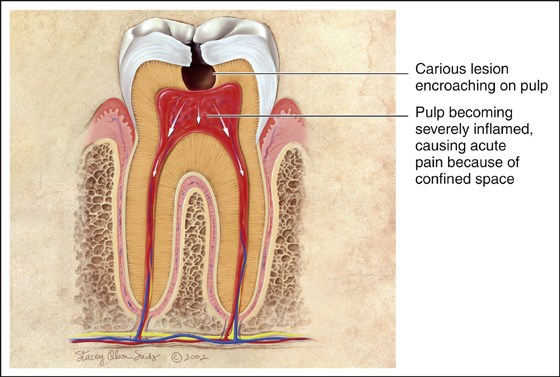
پالپیت در دندان شیری کودکان (بخش اول)
پالپیت به بیماری بافتهای لثه گفته میشود، که مشخصهی ویژهی آن التهاب است. این عارضه معمولا در پی درمان نادرست بروز مییابد، از این رو ممکن است در همهی افراد، بزرگسالان و کودکان، رخ دهد.
عوامل ایجاد و درمان خونریزی لثه
خونریزی لثه یکی از مشکلات سلامت دهان و دندان است که معمولاً متخصصی…
10 سؤال پرتکرار در مورد درمان ریشه دندان (بخش اول)
درمان ریشه دندان یا در اصطلاح عصب کشی دندان یکی از شیوههای …
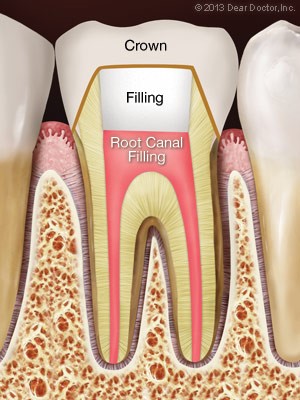
ترمیم و بازسازی دندان پس از درمان ریشه یا عصب کشی
بازسازی دندان
پس از اتمام درمان ریشه ( root canal therapy) که به …
 https://dr-azarakhsh.com/wp-content/uploads/2017/11/0.jpg
360
640
دکتر سهیل آذرخش
https://dr-azarakhsh.com/wp-content/uploads/2023/12/logo.png
دکتر سهیل آذرخش2017-11-01 13:31:382022-02-13 08:52:03پالپکتومی چیست؟
https://dr-azarakhsh.com/wp-content/uploads/2017/11/0.jpg
360
640
دکتر سهیل آذرخش
https://dr-azarakhsh.com/wp-content/uploads/2023/12/logo.png
دکتر سهیل آذرخش2017-11-01 13:31:382022-02-13 08:52:03پالپکتومی چیست؟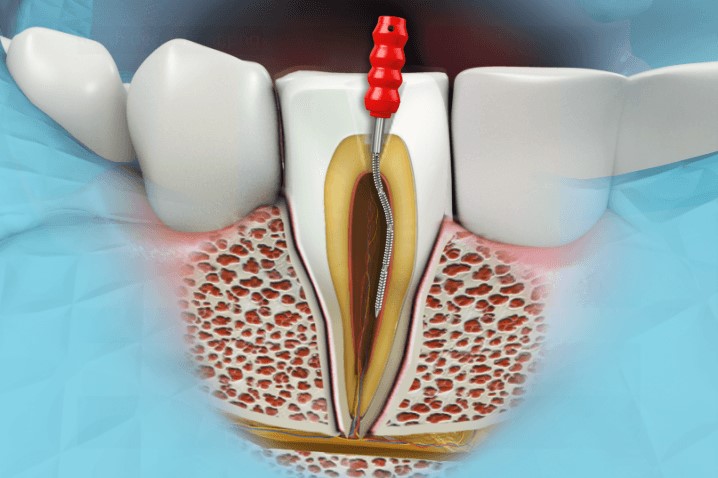
عصب کشی یا درمان ریشه چیست؟
ما تا آخر عمر به دندانهای خود نیاز داریم. اما گاهی اوقات به دلا…

باورهای نادرست درباره عصب کشی دندان
1- عصب کشی درد زیادی دارد
این تصور اشتباه است. عصب کشی تحت بی…

عصب کشی دندان چگونه انجام میشود؟
عصب كشي دندان چيست
درمان ریشه یا عصب کشی به فرایندی گفته میشود ک…
